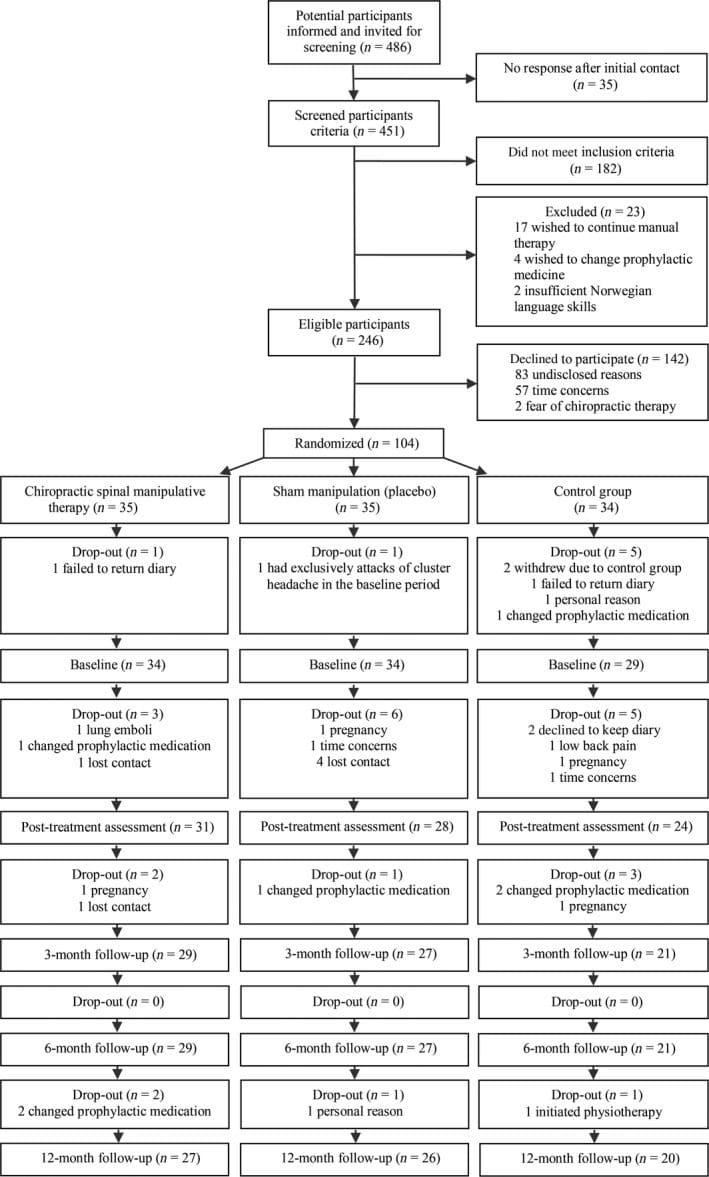
Traumatisme de sănătate pentru copiii cu insuficiență renală în El Paso, TX
Durerea lombară reprezintă una dintre cele mai frecvente plângeri în mediile medicale. În timp ce diverse leziuni și afecțiuni asociate cu sistemul musculo-scheletic și nervos pot provoca dureri de spate, mulți profesioniști din domeniul sănătății cred că accidentarea de muncă poate avea o legătură predominantă cu durerea de spate. De exemplu, postura necorespunzătoare și mișcările repetitive pot provoca adesea leziuni legate de muncă. În alte cazuri, accidentele de mediu la locul de muncă pot provoca vătămări de muncă. În orice caz, diagnosticarea sursei durerii de spate a unui pacient pentru a determina corect care ar fi cea mai bună metodă de tratament pentru a restabili sănătatea și bunăstarea inițială a individului este în general o provocare.
În primul rând, obținerea medicilor potriviți pentru sursa dumneavoastră specifică de durere de spate este esențială pentru a găsi ameliorarea simptomelor dumneavoastră. Mulți profesioniști din domeniul sănătății sunt calificați și cu experiență în tratarea durerilor de spate legate de muncă, inclusiv medici chiropracticieni sau chiropracticieni. Ca rezultat, au fost stabilite mai multe linii directoare de tratament pentru accidente de muncă pentru a gestiona durerea de spate în mediile de asistență medicală. Îngrijirea chiropractică se concentrează pe diagnosticarea, tratarea și prevenirea diferitelor leziuni și afecțiuni, cum ar fi LBP, asociate cu sistemul musculo-scheletic și nervos. Prin corectarea cu atenție a nealinierii coloanei vertebrale, îngrijirea chiropractică poate ajuta la îmbunătățirea simptomelor durerii de spate, printre alte simptome. Scopul următorului articol este de a discuta liniile directoare de sănătate ocupațională pentru gestionarea durerii de spate.
Orientările privind sănătatea ocupațională pentru managementul durerii joase: o comparație internațională
Abstract
- Context: Povara socioeconomică enormă a durerilor de spate subliniază necesitatea de a gestiona eficient această problemă, mai ales într-un context ocupațional. Pentru a rezolva acest lucru, au fost emise orientări ocupaționale în diferite țări.
- Obiective: Pentru a compara ghidurile internaționale disponibile pentru gestionarea durerii de spate într-un cadru de îngrijire a sănătății ocupaționale.
- Metode: Orientările au fost comparate cu privire la criteriile de calitate general acceptate folosind instrumentul AGREE și, de asemenea, rezumate cu privire la comitetul de ghidare, prezentarea, grupul țintă și recomandările de evaluare și management (adică sfaturi, strategia de revenire la muncă și tratament).
- Rezultate și concluzii: Rezultatele arată că ghidurile au îndeplinit în mod diferit criteriile de calitate. Defectele comune au vizat absența unei revizuiri externe adecvate în procesul de dezvoltare, lipsa de atenție față de barierele organizaționale și implicațiile costurilor și lipsa de informații cu privire la măsura în care editorii și dezvoltatorii au fost independenți. A existat un acord general cu privire la numeroase aspecte fundamentale pentru gestionarea sănătății ocupaționale a durerilor de spate. Recomandările de evaluare au inclus triajul diagnosticului, screening-ul pentru semnale roșii și probleme neurologice și identificarea potențialelor bariere psihosociale și la locul de muncă în calea recuperării. Liniile directoare au convenit, de asemenea, cu privire la sfatul potrivit căruia durerea de spate este o afecțiune care se autolimitează și că rămânerea la locul de muncă sau o întoarcere timpurie (gradată) la locul de muncă, dacă este necesar cu îndatoriri modificate, ar trebui încurajate și sprijinite.
Dr. Alex Jimenez's Insight
Durerea din spate este una dintre cele mai răspândite probleme de sănătate tratate în birourile chiropractice. Deși în următorul articol se descrie durerea de spate scăzută ca o condiție de auto-limitare, cauza LBP a unui individ poate declanșa, de asemenea, dureri debilitante și severe și disconfort de stânga netratată. Este important pentru un individ cu simptome de dureri de spate scăzute să caute un tratament adecvat cu un chiropractician pentru a diagnostica corespunzător și trata problemele lor de sănătate, precum și pentru a preveni revenirea lor în viitor. Pacienții care suferă de dureri de spate scăzute pentru mai mult de 3 luni sunt mai puțin decât 3 procent probabil să se întoarcă la locul de muncă. Tratamentul chiropractic este o alternativă sigură și eficientă de tratament care poate ajuta la restabilirea funcției inițiale a coloanei vertebrale. Mai mult, un medic de chiropractic sau chiropractician poate oferi modificări ale stilului de viață, cum ar fi sfaturi nutriționale și de fitness, pentru a accelera procesul de recuperare al pacientului. Vindecarea prin mișcare este esențială pentru recuperarea LBP.
Durerea lombară (LBP) este una dintre cele mai frecvente probleme de sănătate ale țărilor industrializate. În ciuda naturii sale benigne și a cursului sănătos, LBP este asociat în mod obișnuit cu incapacitatea, pierderea productivității din cauza concediului medical și costuri societale mari.[1]
Din cauza acestui impact, există o nevoie evidentă de strategii eficiente de management bazate pe dovezi științifice derivate din studii de bună calitate metodologică. De obicei, acestea sunt studii randomizate controlate (RCT) privind eficacitatea intervențiilor terapeutice, studii de diagnostic sau studii observaționale prospective privind factorii de risc sau efectele secundare. Dovezile științifice, rezumate în recenzii sistematice și meta-analize, oferă o bază solidă pentru liniile directoare privind gestionarea LBP. Într-o lucrare anterioară, Koes et al. a comparat diverse ghiduri clinice existente pentru gestionarea LBP, care vizează profesioniștii din domeniul sănătății primare, demonstrând o asemănare considerabilă.[2]
Problemele în domeniul sănătății ocupaționale sunt diferite. Managementul se concentrează în principal pe consilierea lucrătorului cu LBP și abordarea problemelor de a-i ajuta să continue să lucreze sau să se întoarcă la locul de muncă (RTW) după listarea de bolnav. Cu toate acestea, LBP este, de asemenea, o problemă importantă în îngrijirea sănătății ocupaționale din cauza incapacității de muncă asociate, pierderii productivității și concediului medical. Mai multe ghiduri, sau secțiuni de ghiduri, au fost acum publicate care se ocupă de problemele specifice ale managementului într-un cadru de îngrijire a sănătății ocupaționale. Deoarece dovezile sunt internaționale, ar fi de așteptat ca recomandările diferitelor ghiduri profesionale pentru LBP să fie mai mult sau mai puțin similare. Cu toate acestea, nu este clar dacă liniile directoare îndeplinesc criteriile de calitate acceptate în prezent.
Această lucrare evaluează critic ghidurile ocupaționale disponibile privind gestionarea LBP și compară evaluarea și recomandările de management ale acestora.
Mesajele principale
- În diferite țări, sunt emise ghiduri de sănătate în muncă pentru a îmbunătăți gestionarea durerii lombare în context profesional.
- Defectele comune ale acestor orientări se referă la absența unei revizuiri externe adecvate în procesul de dezvoltare, lipsa de atenție față de barierele organizaționale și implicațiile costurilor și lipsa de informații cu privire la independența editorilor și dezvoltatorilor.
- În general, recomandările de evaluare din ghiduri au constat în triaj diagnostic, screening pentru semnale roșii și probleme neurologice și identificarea potențialelor bariere psihosociale și la locul de muncă în calea recuperării.
- Există un acord general cu privire la sfatul conform căruia durerea de spate este o afecțiune care se autolimitează și că rămânerea la locul de muncă sau o întoarcere timpurie (gradată) la locul de muncă, dacă este necesar cu îndatoriri modificate, ar trebui încurajate și susținute.
Metode
Liniile directoare privind managementul sănătății ocupaționale a LBP au fost preluate din dosarele personale ale autorilor. Recuperarea a fost verificată printr-o căutare Medline folosind cuvintele cheie dureri de spate, linii directoare și ocupaționale până în octombrie 2001 și comunicarea personală cu experții în domeniu. Politicile trebuiau să îndeplinească următoarele criterii de includere:
- Orientări care vizează gestionarea lucrătorilor cu LBP (în instituții de îngrijire a sănătății ocupaționale sau abordarea problemelor ocupaționale) sau secțiuni separate de politici care s-au ocupat de aceste subiecte.
- Orientările sunt disponibile în engleză sau olandeză (sau traduse în aceste limbi).
Criteriile de excludere au fost:
- Orientări privind prevenirea primară (adică prevenirea înainte de apariția simptomelor) a LBP legat de muncă (de exemplu, instrucțiuni de ridicare pentru lucrători).
- Orientări clinice pentru administrarea LBP în asistența primară [2]
Calitatea ghidurilor incluse a fost evaluată folosind instrumentul AGREE, un instrument generic conceput în primul rând pentru a ajuta dezvoltatorii și utilizatorii de ghiduri să evalueze calitatea metodologică a ghidurilor de practică clinică.[3]
Instrumentul AGREE oferă un cadru pentru evaluarea calității pe 24 de itemi (tabelul 1), fiecare evaluat pe o scară de patru puncte. Operaționalizarea completă este disponibilă pe www.agreecollaboration.org.
Doi evaluatori (BS și HH) au evaluat în mod independent calitatea ghidurilor și apoi s-au întâlnit pentru a discuta dezacordurile și pentru a ajunge la un consens asupra evaluărilor. Când nu au putut fi de acord, un al treilea evaluator (MvT) a reconciliat diferențele rămase și a decis asupra evaluărilor. Pentru a facilita analiza în această revizuire, evaluările au fost transformate în variabile dihotomice pentru a stabili dacă fiecare element de calitate a fost sau nu îndeplinit.
Recomandările de evaluare au fost rezumate și comparate cu recomandările privind sfatul, tratamentul și strategiile de revenire la muncă. Orientările selectate au fost caracterizate și atinse în continuare în ceea ce privește comitetul de ghidare, prezentarea procedurii, grupul țintă și măsura în care recomandările s-au bazat pe dovezile științifice disponibile. Toate aceste informații au fost extrase direct din ghidurile publicate.
Implicații politice
- Managementul durerii lombare în domeniul sănătății ocupaționale ar trebui să urmeze liniile directoare bazate pe dovezi.
- Ghidurile profesionale viitoare pentru gestionarea durerii de spate și actualizările acelor ghiduri ar trebui să ia în considerare criteriile pentru dezvoltarea, implementarea și evaluarea corespunzătoare a abordărilor, așa cum este sugerat de colaborarea AGREE.
REZULTATE
Selectarea studiilor
Căutarea noastră a găsit zece linii directoare, dar patru au fost excluse deoarece s-au ocupat de gestionarea LBP în asistența primară,[15] au vizat îndrumarea angajaților aflați pe listă în general (nu în mod specific LBP),[16] au fost destinate prevenirea primară a LBP la locul de muncă,[17] sau nu erau disponibile în engleză sau olandeză.[18] Prin urmare, selecția finală a constat din următoarele șase linii directoare, enumerate după data publicării:
(1) Canada (Quebec). O abordare științifică a evaluării și gestionării afecțiunilor coloanei vertebrale legate de activitate. O monografie pentru clinicieni. Raportul Grupului de lucru din Quebec pentru afecțiunile coloanei vertebrale. Quebec Canada (1987).[4]
(2) Australia (Victoria). Orientări pentru managementul angajaților cu dureri de spate compensabile. Victorian WorkCover Authority, Australia (1996).[5] (Aceasta este o versiune revizuită a ghidurilor dezvoltate de South Australian WorkCover Corporation în octombrie 1993.)
(3) SUA. Ghid de practică în medicina muncii. Colegiul American de Medicină Ocupațională și de Mediu. SUA (1997).[6]
(4) Noua Zeelandă
(a)Activ și lucrător! Gestionarea durerii acute de spate la locul de muncă. Corporația de Compensare a Accidentului și Comitetul Național de Sănătate. Noua Zeelandă (2000).[7]
(b) Ghidul pacientului pentru gestionarea durerii lombare acute. Corporația de Compensare a Accidentului și Comitetul Național de Sănătate. Noua Zeelandă (1998).[8]
(c) Evaluați steagurile galbene psihosociale în lombalgia acută. Corporația de Compensare a Accidentului și Comitetul Național de Sănătate. Noua Zeelandă (1997).[9]
(5) Țările de Jos. Ghid olandez pentru gestionarea medicilor de muncă ai angajaților cu dureri de spate. Asociația Olandeză de Medicină a Muncii (NVAB). Țările de Jos (1999).[10]
(6) Regatul Unit
(a) Orientări de sănătate ocupațională pentru gestionarea durerii de spate la locul de muncă recomandări principale. Facultatea de Medicina Muncii. Marea Britanie (2000).[11]
(b) Orientări privind sănătatea ocupațională pentru gestionarea durerii de spate la locul de muncă prospect pentru practicieni. Facultatea de Medicina Muncii. Marea Britanie (2000).[12]
(c) Orientări privind sănătatea ocupațională pentru gestionarea durerii de spate la locul de muncă, revizuirea dovezilor. Facultatea de Medicina Muncii. Marea Britanie (2000).[13]
(d) Cartea din spate, Biroul Papetarie. Marea Britanie (1996).[14]
Două linii directoare (4 și 6) nu au putut fi evaluate independent de documentele suplimentare la care se referă (4bc, 6bd), astfel încât aceste documente au fost incluse și în revizuire.
Evaluarea calității liniilor directoare
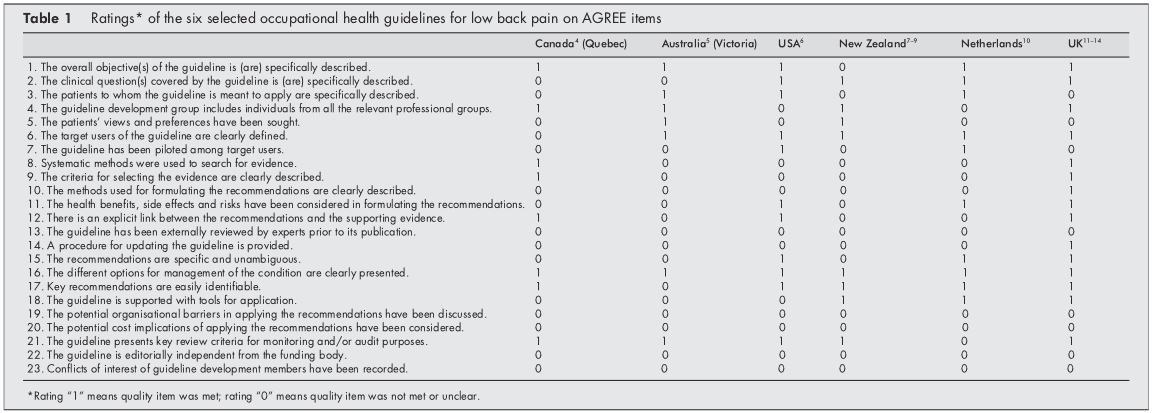
Inițial, a existat un acord între cei doi evaluatori cu privire la 106 (77%) din cele 138 de evaluări ale articolelor. După două întâlniri, s-a ajuns la un consens pentru toate punctele, cu excepția celor patru, care au necesitat adjudecarea de către al treilea evaluator. Tabelul 1 prezintă evaluările finale.
Toate ghidurile incluse au prezentat diferitele opțiuni pentru gestionarea LBP în sănătatea ocupațională. În cinci dintre cele șase politici, obiectivele generale ale procedurii au fost descrise în mod explicit,[46, 1014] utilizatorii țintă ai sistemului au fost definiți în mod clar,[514] au fost incluse recomandări cheie ușor de identificat[4, 614] sau revizuire critică au fost prezentate criterii în scopuri de monitorizare și audit.[49, 1114]
Rezultatele evaluării AGREE au arătat că niciunul dintre liniile directoare nu a acordat suficientă atenție barierelor organizaționale potențiale și implicațiilor de cost în implementarea recomandărilor. De asemenea, nu a fost clar pentru toate ghidurile incluse dacă acestea erau sau nu independente din punct de vedere editorial de organismul de finanțare și dacă existau sau nu conflicte de interese pentru membrii comitetelor de dezvoltare a ghidurilor. În plus, nu a fost clar pentru toate liniile directoare dacă experții au revizuit extern politicile înainte de publicare. Doar ghidul din Regatul Unit a descris în mod clar metoda utilizată pentru formularea recomandărilor și a prevăzut actualizarea abordării.[11]
Elaborarea orientărilor
Tabelul 2 prezintă informații generale privind procesul de dezvoltare al orientărilor.
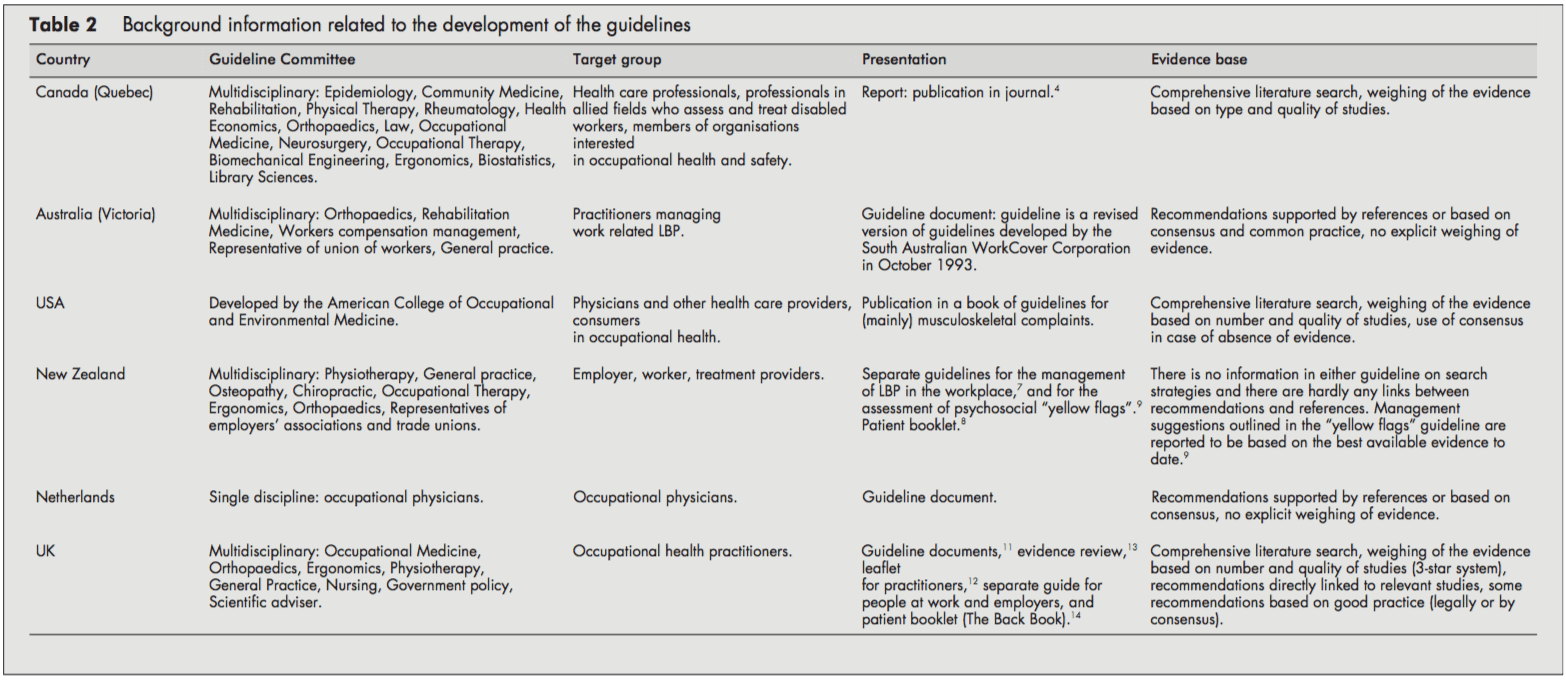
Utilizatorii țintă pentru ghiduri au fost medicii și alți furnizori de asistență medicală din domeniul asistenței medicale ocupaționale. Mai multe politici au fost, de asemenea, îndreptate spre informarea angajatorilor, a lucrătorilor [68, 11, 14] sau a membrilor organizațiilor interesate de sănătatea ocupațională.[4] Ghidul olandez a vizat doar medicul de sănătate a muncii.[10]
Comitetele de orientare responsabile de elaborarea ghidurilor au fost în general multidisciplinare, incluzând discipline precum epidemiologia, ergonomia, fizioterapie, medicină generală, medicina muncii, terapia ocupațională, ortopedie și reprezentanți ai asociațiilor patronale și sindicatelor. Reprezentanții chiropractic și osteopatii au fost în comitetul de ghidare al ghidurilor din Noua Zeelandă.[79] Grupul de lucru Quebec (Canada) a inclus și reprezentanți ai medicinii de reabilitare, reumatologiei, economiei sănătății, dreptului, neurochirurgiei, ingineriei biomecanice și științelor bibliotecilor. În schimb, comitetul de ghidare al ghidului olandez a fost format numai din medici de muncă.[10]
Orientările au fost publicate ca document separat,[4, 5, 10] ca un capitol dintr-un manual[6] sau ca mai multe documente interdependente.[79, 1114]
Orientările din Regatul Unit[13], SUA[6] și canadiene[4] au furnizat informații cu privire la strategia de căutare aplicată la identificarea literaturii relevante și la cântărirea dovezilor. Pe de altă parte, liniile directoare olandeze[10] și australian[5] și-au susținut recomandările doar prin referințe. Orientările din Noua Zeelandă nu au arătat legături directe între sugestii și preocupări [79]. Cititorul a fost îndrumat către altă literatură pentru informații de bază.
Populația pacienților și recomandările de diagnostic
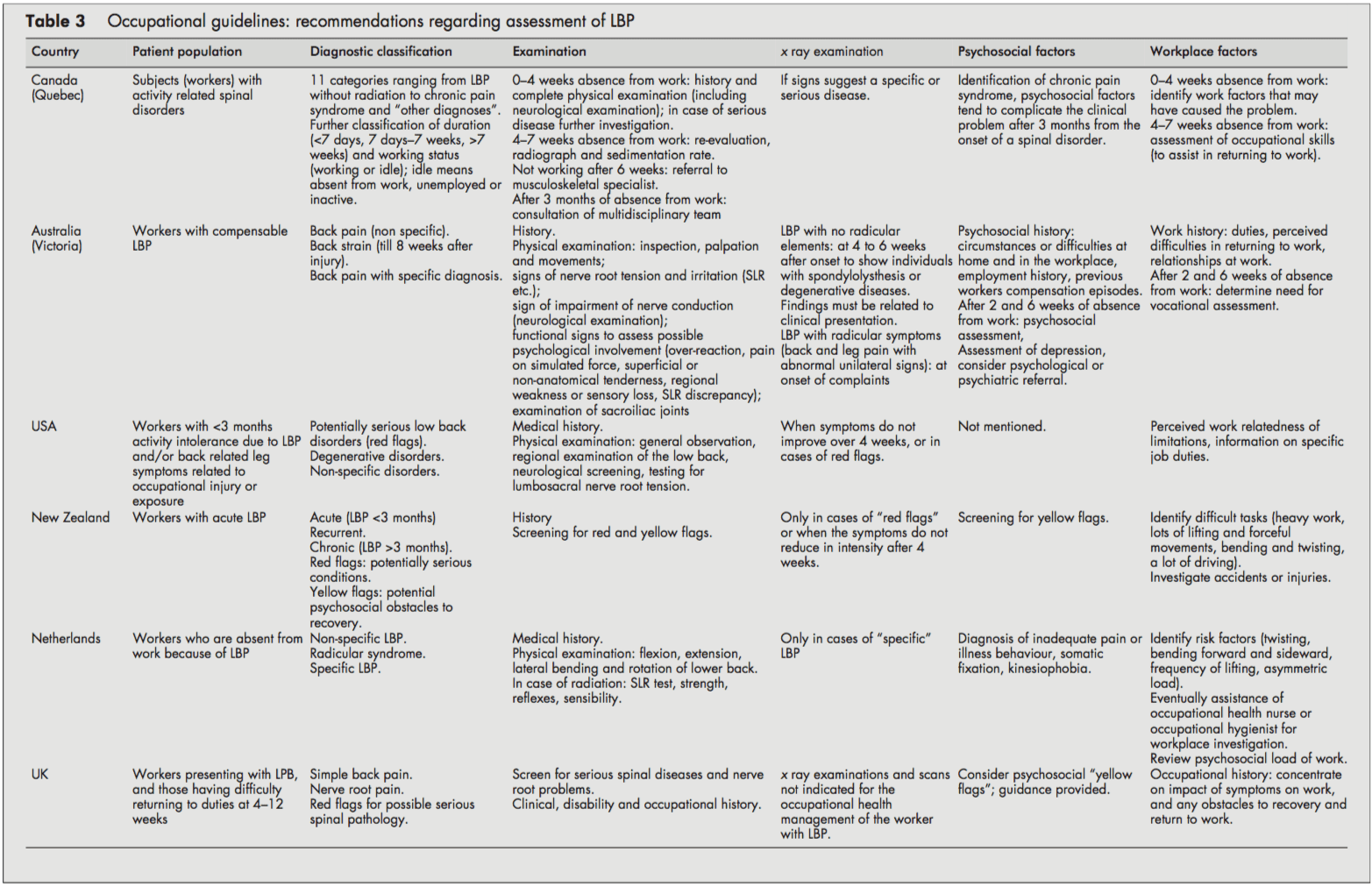
Deși toate liniile directoare s-au concentrat pe lucrătorii cu LBP, adesea nu era clar dacă aceștia se ocupau de LBP acut sau cronic sau ambele. LBP acut și cronic nu au fost adesea definite și au fost date puncte limită (de exemplu, <3 luni). De obicei, nu era clar dacă acestea se refereau la debutul simptomelor sau la absența de la locul de muncă. Cu toate acestea, ghidul canadian a introdus un sistem de clasificare (acut/subacut/cronic) bazat pe distribuția cererilor de afecțiuni ale coloanei vertebrale în funcție de timpul de la absența de la locul de muncă.[4]
Toate ghidurile disting LBP specifice și nespecifice. LBP specific se referă la afecțiunile potențial grave, cum ar fi fracturile, tumorile sau infecțiile, iar liniile directoare din Olanda și Marea Britanie disting, de asemenea, sindromul radicular sau durerea rădăcinii nervoase.[1013] Toate procedurile au fost consecvente în recomandările lor de a face un istoric clinic și de a efectua un examen fizic, inclusiv screening neurologic. În cazurile de suspectare a patologiei specifice (steaguri roșii), examenele cu raze X au fost recomandate de majoritatea ghidurilor. În plus, Noua Zeelandă și ghidul SUA au recomandat, de asemenea, o examinare cu raze X atunci când simptomele nu s-au ameliorat după patru săptămâni.[6, 9] Ghidul din Marea Britanie a declarat că examinările cu raze X nu sunt indicate și nu ajută la managementul sănătății ocupaționale a pacientul cu LBP (distinct de orice indicații clinice).[1113]
Majoritatea ghidurilor au considerat factorii psihosociali drept semnale galbene ca obstacole în calea recuperării pe care furnizorii de asistență medicală ar trebui să le abordeze. Orientările din Noua Zeelandă[9] și Regatul Unit [11, 12] au enumerat explicit factorii și au sugerat întrebări pentru a identifica acele semnale galbene psihosociale.
Toate ghidurile au abordat importanța istoricului clinic care identifică factorii fizici și psihosociali la locul de muncă relevanți pentru LBP, inclusiv cerințele fizice ale muncii (manipulare manuală, ridicare, îndoire, răsucire și expunere la vibrațiile întregului corp), accidente sau răni și dificultăți percepute. la revenirea la locul de muncă sau la relațiile de la locul de muncă. Orientările olandeze și canadiene au conținut recomandări pentru a efectua o investigație la locul de muncă[10] sau o evaluare a aptitudinilor profesionale atunci când este necesar.[4]
Rezumatul recomandărilor pentru evaluarea LBP
- Clasificarea diagnosticului (LBP nespecific, sindromul radicular, LBP specific).
- Excludeți semnalele roșii și screening-ul neurologic.
- Identificați factorii psihosociale și obstacolele potențiale în calea redresării.
- Identificați factorii locului de muncă (fizic și psihosocial) care pot fi corelați cu problema LBP și reveniți la locul de muncă.
- Examinările cu raze X sunt limitate la cazurile suspectate de patologie specifică.
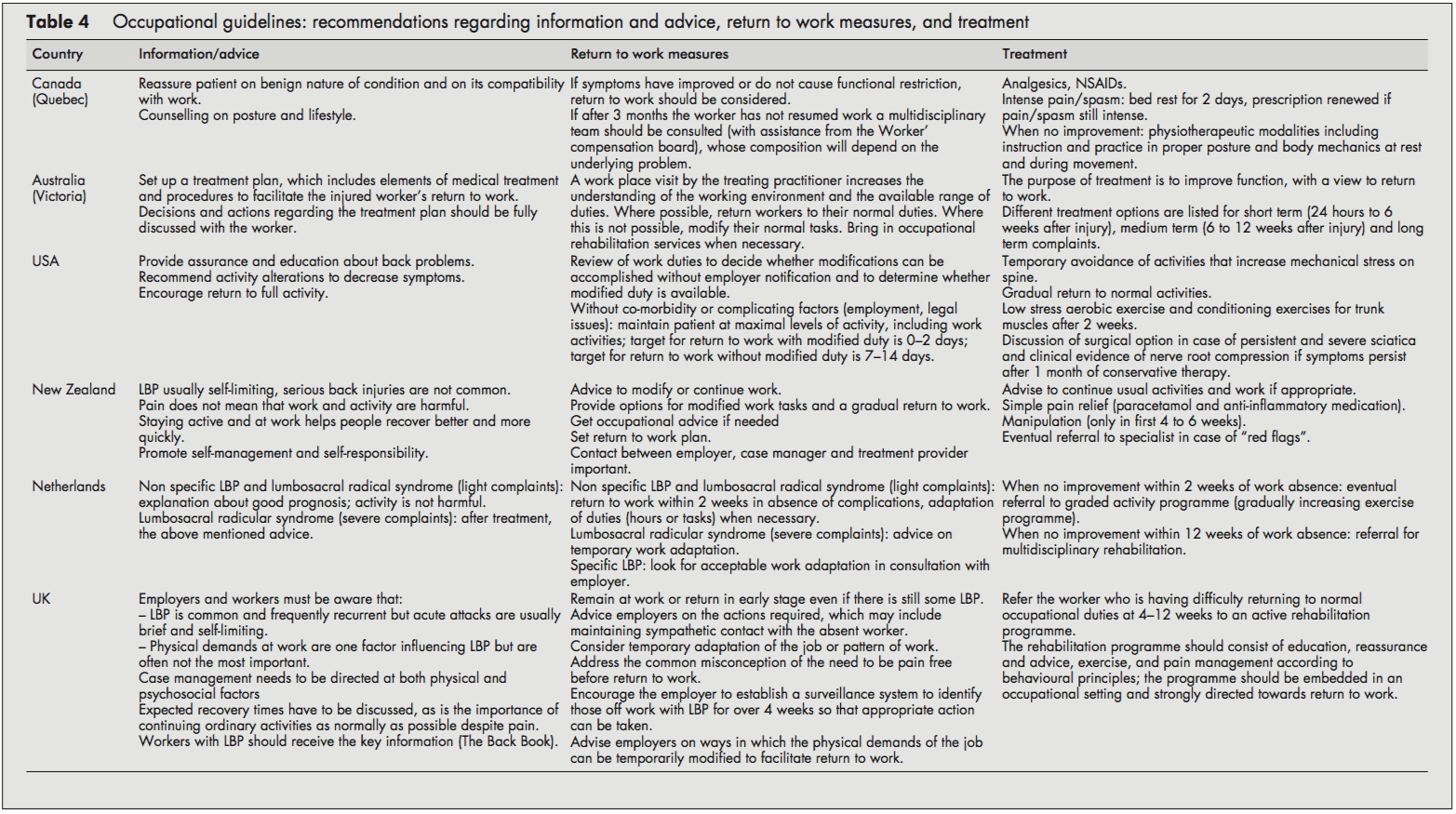
Recomandări cu privire la informare și consiliere, tratament și revenire la strategiile de lucru
Cele mai multe linii directoare recomandau asigurarea angajatului si furnizarea de informatii despre natura autolimitanta a LBP si prognosticul bun. Încurajarea revenirii la activitatea obișnuită cât mai general posibil a fost recomandată frecvent.
În conformitate cu recomandarea de a reveni la activitatea obișnuită, toate liniile directoare au subliniat, de asemenea, importanța revenirii la locul de muncă cât mai rapid posibil, chiar dacă există încă ceva LBP și, dacă este necesar, începerea cu sarcini modificate în cazuri mai severe. Îndatoririle de muncă ar putea fi apoi crescute treptat (ore și sarcini) până la revenirea totală la locul de muncă. Orientările din SUA și Olanda au oferit orare detaliate pentru întoarcerea la muncă. Abordarea olandeză a propus revenirea la muncă în termen de două săptămâni, cu o adaptare a sarcinilor atunci când este necesar.[10] Sistemul olandez a subliniat, de asemenea, importanța gestionării în funcție de timp pentru revenirea la muncă.[10] Ghidul SUA a propus orice încercare de a menține pacientul la niveluri maxime de activitate, inclusiv activitățile de muncă; țintele pentru durata dizabilității în ceea ce privește revenirea la locul de muncă au fost date ca 02 zile cu sarcini modificate și 714 zile dacă sarcinile modificate nu sunt utilizate/disponibile.[6] Spre deosebire de celelalte, ghidul canadian recomanda revenirea la locul de muncă numai atunci când simptomele și restricțiile funcționale s-au îmbunătățit.[4]
Opțiunile de tratament recomandate cel mai frecvent în toate ghidurile incluse au fost: medicamente pentru ameliorarea durerii,[5, 7, 8] programe de exerciții fizice progresive treptat[6, 10] și reabilitare multidisciplinară.[1013] Ghidul SUA a recomandat trimiterea în termen de două săptămâni la un program de exerciții care constă în exerciții aerobice, exerciții de condiționare pentru mușchii trunchiului și cotă de exerciții.[6] Ghidul olandez a recomandat ca, dacă nu există progrese în decurs de două săptămâni de la absența de la locul de muncă, lucrătorii să fie îndrumați către un program de activitate gradat (exerciții care crește treptat) și, dacă nu există nicio îmbunătățire cu patru săptămâni, către un program de reabilitare multidisciplinar.[10] ] Ghidul Regatului Unit a recomandat ca lucrătorii care au dificultăți în revenirea la sarcinile ocupaționale obișnuite până la 412 săptămâni să fie îndrumați către un program activ de reabilitare. Acest program de reabilitare ar trebui să includă educație, reasigurare și consiliere, un program de exerciții și fitness progresiv și viguros și gestionarea durerii conform principiilor comportamentale; ar trebui să fie încorporat într-un cadru ocupațional și îndreptat ferm către reîntoarcerea la muncă.[11-13] Liste extinse de posibile opțiuni de tratament au fost prezentate în ghidurile din Canada și Australia [4, 5], deși cele mai multe dintre acestea nu s-au bazat. pe dovezi științifice.
Rezumatul recomandărilor referitoare la informare, consiliere, reîntoarcerea la măsurile de lucru și tratamentul lucrătorilor cu LBP
- Asigurați-l pe lucrător și furnizați informații adecvate despre natura autolimitată a LBP și prognosticul bun.
- Sfătuiește-l pe lucrător să continue activitățile obișnuite sau să revină la exerciții regulate și la muncă cât mai curând posibil, chiar dacă există încă ceva durere.
- Majoritatea lucrătorilor cu LBP revin la sarcini mai mult sau mai puțin obișnuite destul de repede. Luați în considerare adaptările temporare ale sarcinilor de muncă (ore/sarcini) numai atunci când este necesar.
- Când un lucrător nu reușește să se întoarcă la locul de muncă în decurs de 212 săptămâni (există variații considerabile în intervalul de timp în diferite ghiduri), trimiteți-l către un program de exerciții care crește treptat sau reabilitare multidisciplinară (exerciții, educație, reasigurare și gestionarea durerii urmând principii comportamentale). ). Aceste programe de reabilitare
ar trebui să fie încorporat într-un cadru ocupațional.
Discuție
Managementul LBP într-un cadru de sănătate ocupațională trebuie să abordeze relația dintre plângerile lombare și muncă și să dezvolte strategii care vizează o întoarcere în siguranță la locul de muncă. Această analiză a comparat liniile directoare disponibile pentru sănătatea muncii din diferite țări. Politicile sunt rareori indexate în Medline, așa că atunci când căutăm ghiduri, a trebuit să ne bazăm în primul rând pe fișierele personale și pe comunicarea personală.
Aspecte de calitate și procesul de dezvoltare a liniilor directoare
Evaluarea prin instrumentul AGREE [3] a arătat unele diferențe în ceea ce privește calitatea liniilor directoare revizuite, care pot reflecta parțial variația datelor de elaborare și publicare a orientărilor. Ghidul canadian, de exemplu, a fost publicat în 1987 și ghidul australian în 1996. [4, 5] Celelalte orientări au fost mai recente și au încorporat o bază de dovezi mai amplă și o metodologie de orientare mai actualizată.
Mai multe defecte comune legate de procesul de elaborare a orientărilor au fost demonstrate prin evaluarea prin instrumentul AGREE. În primul rând, este important să se clarifice dacă o orientare este independentă din punct de vedere editorial de organul de finanțare și dacă există conflicte de interese pentru membrii comitetului de orientare. Niciuna dintre instrucțiunile incluse nu a raportat clar aceste probleme. În plus, revizuirea externă a ghidului de către experții clinici și metodologi înainte de publicare a fost, de asemenea, lipsită de toate orientările incluse în această revizuire.
Mai multe linii directoare au oferit informații complete despre modul în care literatura relevantă a fost căutată și tradusă în recomandări. [4, 6, 11, 13] Alte linii directoare au sprijinit recomandările prin referințe [5, 7, 9, 10]. robustețea liniilor directoare sau a recomandărilor acestora.
Ghidurile depind de dovezile științifice, care se schimbă în timp, și este surprinzător faptul că doar o singură orientare este prevăzută pentru o actualizare ulterioară. [11, 12] Este posibil să existe actualizări planificate pentru celelalte linii directoare, dar acestea nu sunt specificate explicit va fi actualizarea viitoare nu înseamnă că va apărea de fapt). Această lipsă de raportare poate fi valabilă și pentru alte criterii AGREE pe care le-am evaluat negativ. Utilizarea cadrului AGREE ca ghid atât pentru elaborarea, cât și pentru raportarea orientărilor ar trebui să contribuie la îmbunătățirea calității orientărilor viitoare.
Evaluarea și managementul LBP
Procedurile de diagnostic recomandate în ghidurile de sănătate în muncă au fost în mare măsură similare cu recomandările ghidurilor clinice,[2] și, în mod logic, principala diferență a fost accentul pus pe abordarea problemelor ocupaționale. Metodele raportate pentru abordarea factorilor de la locul de muncă în evaluarea LBP a lucrătorului individual au vizat identificarea sarcinilor dificile, a factorilor de risc și a obstacolelor pentru revenirea la locul de muncă în funcție de istoricul ocupațional. Evident, aceste obstacole pentru întoarcerea la locul de muncă nu privesc doar factorii de încărcare fizică, ci și problemele psihosociale legate de muncă, referitoare la responsabilități, cooperarea cu colegii de muncă și atmosfera socială la locul de muncă.[10] Screeningul pentru semnalele galbene psihosociale legate de muncă poate ajuta la identificarea acelor lucrători care sunt expuși riscului de durere cronică și dizabilități.[1113]
O caracteristică potențial importantă a orientărilor este că aceștia au fost consecvenți în ceea ce privește recomandările lor de a reasigura angajatul cu LBP și de a încuraja și sprijini întoarcerea la locul de muncă chiar și cu unele simptome persistente. Există un consens general că majoritatea lucrătorilor nu trebuie să aștepte până când nu sunt complet lipsiți de durere înainte de a se întoarce la locul de muncă. Listele cu opțiunile de tratament furnizate de orientările canadiene și australiene pot reflecta lipsa dovezilor în acel moment, [4, 5], lăsând utilizatorilor liniile directoare să aleagă singuri. Cu toate acestea, este discutabil dacă aceste liste contribuie cu adevărat la îmbunătățirea îngrijirii și, în opinia noastră, recomandările orientărilor ar trebui să se bazeze pe dovezi științifice solide.
Orientările ocupaționale din SUA, Olanda și Marea Britanie[6, 1013] recomandă ca tratamentul multidisciplinar activ să fie cea mai promițătoare intervenție pentru revenirea la locul de muncă, iar acest lucru este susținut de dovezi puternice din RCT.[19, 20] Cu toate acestea, sunt încă mai multe cercetări. necesare pentru a identifica conținutul și intensitatea optime ale acestor pachete de tratament.[13, 21]
În ciuda unor dovezi pentru o contribuție a factorilor de la locul de muncă în etiologia LBP,[22] abordările sistematice pentru adaptările la locul de muncă lipsesc și nu sunt oferite ca recomandări în ghiduri. Poate că aceasta reprezintă o lipsă de încredere în dovezile cu privire la impactul general al factorilor la locul de muncă, o dificultate de traducere în ghiduri practice sau pentru că aceste probleme sunt confundate cu legislația locală (care a fost sugerată în ghidul Regatului Unit[11]). Este posibil ca intervenția de ergonomie participativă, care propune consultări cu muncitorul, angajatorul și ergonomul, să se dovedească a fi o intervenție utilă de revenire la locul de muncă.[23, 24] Valoarea potențială a atragerii tuturor jucătorilor[ 25] a fost subliniat în orientările olandeze și britanice[1113], dar este necesară o evaluare suplimentară a acestei abordări și a punerii în aplicare a acesteia.
Dezvoltarea orientărilor viitoare în domeniul sănătății ocupaționale
Scopul acestei revizuiri a fost de a oferi atât o imagine de ansamblu, cât și o apreciere critică a orientărilor ocupaționale pentru gestionarea LBP. Evaluarea critică a orientărilor este menită să contribuie la dezvoltarea viitoare și la actualizarea planificată a ghidurilor. În domeniul încă în curs de elaborare a metodologiei de orientare considerăm că toate inițiativele din trecut sunt laudabile; recunoaștem nevoia de orientare clinică și apreciem că dezvoltatorii de orientări nu pot aștepta ca cercetarea să furnizeze toată metodologia și dovezile necesare. Cu toate acestea, există loc de îmbunătățire, iar orientările viitoare și actualizările ar trebui să ia în considerare criteriile de dezvoltare, implementare și evaluare corespunzătoare a liniilor directoare, după cum sugerează colaborarea AGREE.
Punerea în aplicare a orientărilor este dincolo de sfera de aplicare a acestei revizuiri, însă sa constatat că nici unul dintre documentele orientate nu descria în mod specific strategiile de punere în aplicare, astfel încât este incertă în ce măsură s-ar putea ajunge la grupurile țintă și efectele care ar fi putut avea . Aceasta poate fi o zonă fructuoasă pentru cercetări ulterioare.
Însăși existența acestor ghiduri de sănătate ocupațională arată că ghidurile clinice existente de asistență primară pentru LBP2 sunt considerate inadecvate sau insuficiente pentru îngrijirea sănătății ocupaționale. Există o percepție clară la nivel internațional că nevoile lucrătorului care se confruntă cu dureri de spate sunt intrinsec legate de o varietate de probleme profesionale care nu sunt acoperite de îndrumările obișnuite de asistență primară și, în consecință, de practică. Ceea ce reiese este că, în ciuda deficiențelor metodologice, este evident un acord considerabil cu privire la o serie de strategii fundamentale de sănătate a muncii pentru gestionarea lucrătorului cu dureri de spate, dintre care unele sunt inovatoare și contestă opiniile susținute anterior. Există un acord asupra mesajului fundamental conform căruia pierderea prelungită a muncii este dăunătoare și că întoarcerea timpurie a muncii ar trebui încurajată și facilitată; nu este nevoie să așteptați rezolvarea completă a simptomelor. Deși strategiile recomandate variază oarecum, există un acord considerabil cu privire la valoarea reasigurării și a sfaturilor pozitive, disponibilitatea unui loc de muncă modificat (temporar), abordarea factorilor de la locul de muncă (aducerea tuturor jucătorilor) și reabilitarea lucrătorilor care au dificultăți la întoarcerea la locul de muncă.
Mulţumiri
Acest studiu a fost susținut de către Consiliul Olandez de Asigurări de Sănătate (CVZ), acordând DPZ nr. 169 / 0, Amstelveen, Olanda. JB Staal lucrează în prezent la Departamentul de Epidemiologie, Universitatea Maastricht, PO Box 616 6200 MD Maastricht, Olanda. W van Mechelen este, de asemenea, parte din Centrul de Cercetare a Activității Fizice, Muncii și Sănătății, Body @ work TNO-VUmc.
În concluzie, simptomele durerii joase sunt una dintre cele mai frecvente probleme de sănătate asociate cu leziunile la locul de muncă. Din acest motiv, mai multe orientări privind sănătatea ocupațională au fost stabilite pentru gestionarea durerilor de spate scăzute. Tratamentul chiropractic, printre alte metode de tratament, poate fi utilizat pentru a ajuta pacientul să găsească o ușurare din LBP. În plus, articolul de mai sus a demonstrat siguranța și eficacitatea unei varietăți de opțiuni tradiționale și alternative de tratament în diagnosticarea, tratamentul și prevenirea unei varietăți de cazuri de durere de spate. Cu toate acestea, sunt necesare studii suplimentare de cercetare pentru a determina în mod corespunzător eficiența fiecărei metode individuale de tratament. Informație menționată de Centrul Național pentru Biotehnologii Informaționale (NCBI). Domeniul de aplicare a informațiilor noastre este limitat la chiropractic, precum și la rănile și condițiile coloanei vertebrale. Pentru a discuta subiectul, vă rugăm să ne adresați Dr. Jimenez sau să ne contactați la 915-850-0900 .
Curățat de Dr. Alex Jimenez
Subiecte suplimentare: Durerea din spate
Potrivit statisticilor, aproximativ 80% dintre oameni vor simți simptome de dureri de spate cel puțin o dată pe toată durata lor de viață. Dureri de spate este o plângere comună care poate rezulta din cauza unei varietăți de răniri și / sau condiții. De multe ori, degenerarea naturală a coloanei vertebrale cu vârsta poate provoca dureri de spate. Discuri herniate se întâmplă atunci când centrul moale, asemănător cu gelul, al unui disc intervertebral împinge printr-o ruptură în inelul exterior al cartilajului, comprimând și iritând rădăcinile nervoase. Herniamentele discului apar cel mai frecvent de-a lungul spatelui inferior sau coloanei vertebrale lombare, dar pot apărea de asemenea de-a lungul coloanei vertebrale cervicale sau a gâtului. Impingerea nervilor găsiți în spatele inferior din cauza rănirii și / sau a unei condiții agravate poate duce la simptome de sciatică.

TEMA EXTRA IMPORTANT: Tratamentul durerii migrene
MAI SUBIECTE: EXTRA EXTRA: El Paso, Tx | Sportivii
luminos
Referinte
2. Koes BW, van Tulder MW, Ostelo R, și colab. Orientări clinice pentru managementul durerii joase în asistența medicală primară: o abordare internațională
comparaţie. Spine 2001; 26: 2504-14.
3. Colaborarea de ACORD. Evaluarea ghidului de cercetare &
Instrument de evaluare, www.agreecollaboration.org.
4. Spitzer WO, Leblanc FE, Dupuis M. Abordare științifică la
evaluarea și gestionarea tulburărilor spinale legate de activitate. O monografie pentru clinicieni. Raportul Task Force-ului Quebec asupra tulburărilor coloanei vertebrale. Coloana vertebrală 1987; 12 (supl 7S): 1-59.
5. Autoritatea Victoriană de lucru. Linii directoare pentru managementul angajaților cu dureri de spate compensabile. Melbourne: Autoritatea de lucru Victorian WorkCover, 1996.
6. Harris JS. Practici de practică în medicina ocupațională. Beverly, MA: presă OEM, 1997.
7. Accident Compensation Corporation și Comitetul Național pentru Sănătate. Activ și de lucru! Gestionarea durerii acute la nivelul spatelui la locul de muncă. Wellington, Noua Zeelandă, 2000.
8. Accident Compensation Corporation și Comitetul Național pentru Sănătate, Ministerul Sănătății. Ghidul pacientului pentru gestionarea durerii acute la nivelul spatelui. Wellington, Noua Zeelandă, 1998.
9. Kendall, Linton SJ, CJ principal. Ghid pentru evaluarea steagurilor galbene psihosociale în durerile lombare acute. Factori de risc pentru invaliditate pe termen lung și pierderea muncii. Wellington, Noua Zeelandă, Accident Rehabilitation & Compensation Insurance Corporation din Noua Zeelandă și Comitetul Național de Sănătate, 1997.
10. Nederlandse Vereniging voor Arbeids- en Bedrijfsgeneeskunde (Asociația Olandeză a Medicamentului Ocupațional, NVAB). Îndepărtați-l pe vrăjitorii de la locul de muncă. Richtlijnen voor Bedrijfsartsen. [Guideline olandeză pentru gestionarea medicilor ocupaționali a angajaților cu dureri de spate scăzute]. Aprilie 1999.
11. Carter JT, Birell LN. Liniile directoare privind sănătatea ocupațională pentru gestionarea durerii lombare la locul de muncă - recomandări principale. Londra: Facultatea de Medicină a Muncii, 2000 (www.facoccmed.ac.uk).
12. Liniile directoare privind sănătatea ocupațională pentru gestionarea durerii lombare la locul de muncă - prospect pentru practicieni. Londra: Facultatea de Medicină a Muncii, 2000 (www.facoccmed.ac.uk).
13. Waddell G, Burton AK. Liniile directoare privind sănătatea ocupațională pentru gestionarea durerii lombare la locul de muncă revizuirea dovezilor. Occup Med 2001; 51: 124–35.
14. Roland M, și colab. Cartea din spate. Norwich: Biroul de Papetărie, 1996.
15. ICSI. Direcția de îngrijire a sănătății. Adult dureri de spate scăzut. Institutul pentru Integrarea Sistemelor Clinice, 1998 (www.icsi.org/guide/).
16. Kazimirski JC. Rezumat al politicii CMA: rolul medicului de a ajuta pacienții să se întoarcă la muncă după o boală sau un prejudiciu. CMAJ 1997; 156: 680A680C.
17. Yamamoto S. Liniile directoare privind prevenirea la locul de muncă a durerii lombare. Notificare biroul de standarde ale muncii, nr. 57. Sănătatea industrială 1997; 35: 143-72.
18. INSERM. Les Lombalgies en milieu professionel: quel facteurs de risque et quelle prevenire? [Dureri joase la locul de muncă: factori de risc și prevenire]. Paris: edițiile INSERM, bibliografia Synthese realizează o cerere la CANAM, 2000.
19. Lindstro? M I, Ohlund C, Eek C și colab. Efectul activității gradate asupra pacienților cu dureri lombare subacute: un studiu clinic prospectiv randomizat cu o abordare comportamentală de condiționare operantă. Kinetoterapie 1992; 72: 279–93.
20. Karjalainen K, Malmivaara A, van Tulder M, și colab. Reabilitare biopsihosocială multidisciplinară pentru durerea lombară subacută la adulții în vârstă de muncă: o revizuire sistematică în cadrul grupului Cochrane Collaboration Back Review Group. Spine 2001; 26: 262-9.
21. Staal JB, Hlobil H, van Tulder MW, și colab. Intervenții de revenire la muncă pentru dureri de spate: o revizuire descriptivă a conținutului și a conceptelor mecanismelor de lucru. Sports Med 2002; 32: 251-67.
22. Hoogendoorn WE, van Poppel MN, Bongers PM și colab. Sarcina fizică în timpul muncii și a timpului liber ca factori de risc pentru durerile de spate. Scand J Work Environ Health 1999; 25: 387-403.
23. Loisel P, Gosselin L, Durand P și colab. Un studiu clinic randomizat, bazat pe populație, privind gestionarea durerilor de spate. Spine 1997; 22: 2911-18.
24. Loisel P, Gosselin L, Durand P și colab. Implementarea unui program de ergonomie participativă în reabilitarea lucrătorilor care suferă de dureri de spate subacute. Appl Ergon 2001; 32: 53-60.
25. Frank J, Sinclair S, Hogg-Johnson S și colab. Prevenirea dizabilității din cauza durerii lombare legate de muncă. Noi dovezi ne dau o nouă speranță - dacă putem pur și simplu să-i aducem pe toți jucătorii. CMAJ 1998; 158: 1625-31.